眼の病気について
近視・遠視・乱視
近視
近視は遠くを見たとき、ピントが網膜より手前に結ぶため、近くは見えますが、 遠くはぼやけてしまいます。
近視の原因はよくわかっていないのですが、 遺伝的要因と環境的要因があるといわれております。
近視の治療
- 点眼液 (ミドリンM) :
- 近視になりかけの仮性近視の時期に行われることがあります。 毛様体筋の緊張を和らげる効果があります。 点眼後、瞳が開く (散瞳) ため、しばらく (3~4時間) ぼやけたり、 まぶしくなったりしますので、寝る前に点眼をしてください。
- ワック :
- ワックという器械を使って、 筒の中の美しい風景をながめて毛様体筋の緊張を和らげます。
近視の矯正
眼鏡・コンタクトレンズなどを用いて行われるのが一般的です。
遠視
遠視はピントが網膜の後ろで結ぶため、遠くも近くもぼやけてしまいます。
遠視で困ること
こどもの場合、 調節力が強いため遠視があってもさほど気にはならない場合もありますが、 成人になって調節力の低下とともに遠くも近くも視力が落ちてしまい、 眼精疲労を訴えるケースが出てくることがあります。 この場合、目が疲れやすく、集中できないため、 仕事の能率が上がらなくなってしまう事もあります。
- 弱視 :
- 強い遠視の場合、調節力を働かせてもピントが合わない場合があります。 こどもの場合、このまま放っておくと、遠くも近くも常にぼやけているため、 目の発達が停止してしまって弱視になってしまうことがあります。
- 内斜視 :
- 強い遠視では調節力をうんと働かせて、 目が寄って内斜視になることがあります。
遠視の治療
こどもの場合、強い遠視に対して、眼鏡・アイパッチ治療を行うことがあります。
遠視の矯正
眼鏡・コンタクトレンズなどを用いて行われるのが一般的です。
乱視
乱視の原因は主に角膜と水晶体が歪んでいるため、ピントがあわない状態です。
また乱視は近視や遠視の目にも起こります。
多くの乱視は眼鏡・コンタクトレンズで矯正します。
アレルギー性結膜炎
アレルギーとはある特定の物質 (抗原) に対して、 身体が過敏に反応して炎症 (免疫反応) が起こることを言います。
アレルギーの原因物質をアレルゲン (抗原) といい、
スギ、ヒノキなどの花粉が有名ですが、
その他にはハウスダスト (家の中のダニ、カビ、ほこり、ヒト・ペットのふけなど) 、
コンタクトレンズの汚れなどがあげられます。
日本では全人口の約15%の人がアレルギー性結膜炎を有しているといわれております。
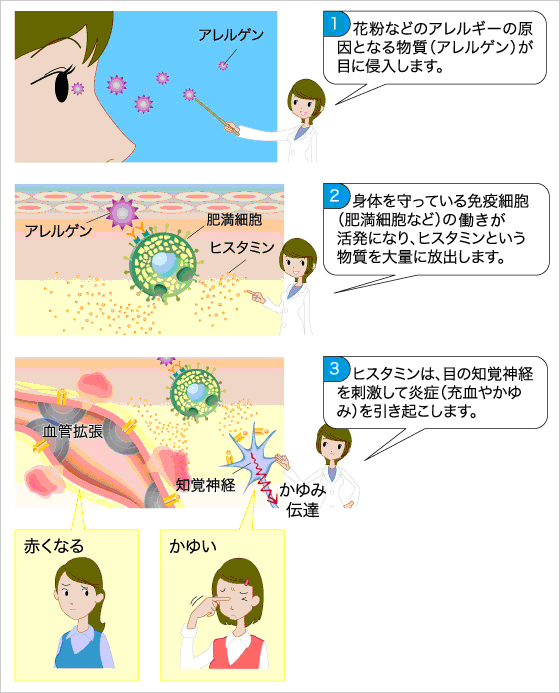
アレルギー性結膜炎の症状としては目、まぶたのかゆみ、結膜の充血、 浮腫、涙などがあり、かゆみで目をこすったりしていると、 目 (角膜) にキズがついて異物感、痛みなどを訴えたり、 まぶたが腫れてしまったりしますので そうならないうちに早めに眼科を受診していただくことをおすすめします。


アレルギー性結膜炎の治療ですが、 かゆみの元となるヒスタミンを出しにくくさせる抗アレルギー点眼液が第一選択となりますが、 症状がひどい場合には非ステロイド系点眼液やステロイド点眼液を併用する事があります。 ステロイド点眼液は適切に使用すればとても優れた薬ですが、 副作用に緑内障 (眼圧の上昇) 、易感染症などが現れることがありますので、 ステロイド点眼液を使用中は眼科医による定期的な検査 (眼球表面・眼圧など) が必要です。

アレルギー性結膜炎の予防
- まめに掃除をして、ハウスダストを減らしましょう
- 風通しを良くしてダニ・カビを増やさないようにしましょう
- 寝具の手入れを怠らないようにしましょう
- 花粉の季節は出来るだけ花粉と接触しないように工夫をしましょう
(ゴーグル型の眼鏡をかける。マスクを着用する。
花粉の多い日は外出を控え、洗濯物を外に干すのを避ける) - 外出から帰ったら、まず玄関の外で衣服・髪についた花粉を払い落とし、 手洗い、うがい、目や顔を洗うと良いでしょう
アレルギー性結膜炎とドライアイ
ドライアイになると涙の量が減るため、 目に入ってきた花粉などのアレルギー物質 (アレルゲン) を涙で洗い流すことが難しくなり、 目にアレルゲンがたまって炎症 (アレルギー性結膜炎) が起こりやすくなります。
またアレルギー性結膜炎があると、炎症によって目の表面がダメージを受け、 結膜から産生されるムチンなどの目の表面を潤す涙の成分が不安定となり ドライアイを引き起こしやすくなります。
このようにドライアイとアレルギー性結膜炎とは相互に関係があるため、 両者を同時に治療することが必要になることがあります。
ウイルス性結膜炎 (流行性角結膜炎)
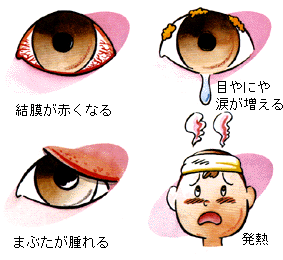
はやり目 (流行性角結膜炎) とは、結膜にアデノウイルスが感染し、 激しい充血・眼脂・なみだなどを伴う、強い感染力をもつウイルス性の結膜炎です。
潜伏期 症状
アデノウイルスに感染した結膜は約1~2週間の潜伏期を経て、
結膜充血・目ヤニ・なみだ・まぶたの腫れなどの症状が急激に出てきます。
発熱や耳のリンパ節が腫れてくることもあります。
症状が強い人はまぶたの裏の結膜に偽膜という白い膜ができ、
放置すれば眼球とまぶたが癒着してしまうことがあるので、
偽膜を除去する必要があります。
やっかいなのは、感染力が非常に強く (接触感染) 、
症状が出てから約1~2週間は他の人にうつす可能性があるので、
他の人にうつさないようにしなければなりません。
強い感染力
人から人へ、さらに、はやり目 (流行性角結膜炎)
の人が触った物を他の人が触って目をこすったりしても感染します。
アデノウイルスは熱や紫外線に弱いですが、
室内での放置で2週間以上生存すると言われております。

検査
はやり目を疑ったら、アデノウイルス抗原検査キットで検査を行うことがあります。 15分ほどで判定します。
治療法
ウイルスそのものを退治する薬はありませんが、 二次感染予防のために抗生剤の点眼や、 炎症を抑えるためにステロイド点眼液や非ステロイド点眼液を使用します。
後遺症
充血・目ヤニが治まって来たころに、角膜に点状の混濁が生じて (ウイルスによるアレルギー反応) 放置しておくと視力障害が生じるので、 しばらくは眼科での通院 (ステロイドの点眼治療) が必要なことがあります。
はやり目に感染してしまったら?
手を流水でよく洗いましょう。石鹸・イソジン・エタノールなどを併用すればさらに良いでしょう

医師の許可があるまで、学校・幼稚園・保育園・職場は休みましょう

タオルや洗濯物は家族のものと別々にしましょう

人混みへ行くのは避けましょう
- 目ヤニをふき取る場合はタオルではなく ティッシュペーパーなどの使い捨てのものを使用しましょう
- 食器・タオルは煮沸消毒をしましょう
- お風呂は最後に入りましょう
- ドアノブや手すりなどは消毒用エタノールなどで消毒しましょう
- プールは控えましょう
細菌性結膜炎
結膜に細菌 (黄色ぶどう球菌・肺炎球菌・インフルエンザ菌など)
が感染して起こる結膜炎です。
風邪を引いているお子さんなど体力の落ちている時に感染をおこしやすくなります。
症状
目ヤニ (黄緑色で粘着性のある膿状) ・充血・異物感・なみだなど

検査
眼脂培養で病原菌を特定します。
治療と対策
抗生剤の点眼を使います。
治療が適切な場合、約1~2週間で治癒します。
感染力はウイルス性結膜炎と比べると強くはないですが、
体力の落ちている方や乳幼児の方には注意を払いましょう。
麦粒腫
ものもらいは正式には麦粒腫 (ばくりゅうしゅ) と霰粒腫 (さんりゅうしゅ) に分けられます。
地域によって名前が異なり「めんぼ」「めばちこ」などと呼ばれることもあります。
- 全国 での呼び名ベスト3 ものもらい:35% めばちこ:27% めいぼ:7%
- 岐阜県での呼び名ベスト3 めんぼ:51% ものもらい:22% めこじき:16%
- 愛知県での呼び名ベスト3 めんぼ:48% ものもらい:30% めんぼう:7%
- 東京都での呼び名ベスト3 ものもらい:88% ものむらい:2% めばちこ:1%
- 大阪府での呼び名ベスト3 めばちこ:91% ものもらい:3% おでき:1%
麦粒腫はまぶたのふちや内側の脂腺 (マイボーム腺)
がブドウ球菌などの細菌によって感染をおこし、
まぶたの腫れ、痛み、目ヤニなどを伴う急性感染症です。
放置しておくとまれですがまぶた全体が化膿し重症化する (ほうかしき炎)
事がありますので注意が必要です。
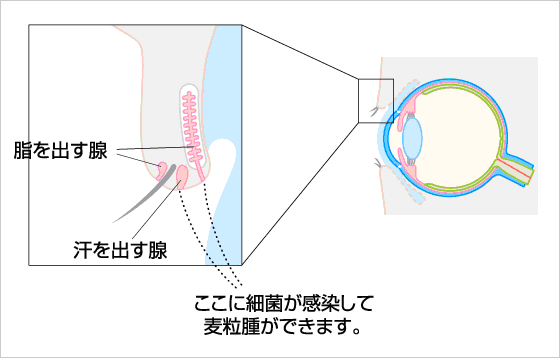
症状の現れ方
最初はまぶたの一部に赤み、痛みが出現します。 だんだんまぶたの腫れが目立つようになり、痛みも増してきます。 目ヤニも出現し、腫れた部分に白い点 (膿点) が出現することもあります。 さらに進行すると膿点が皮膚を突破して破裂し、膿みが出てくることがあります。
治療法
麦粒腫の治療は抗生剤の点眼、内服で治療します。
膿点があればそれを針などで穿刺・切開を行い、膿みを出すこともあります。
麦粒腫に気づいたらどうしましょう?
まぶたを清潔に保ち、なるべく触らないようにして、早めに眼科へ受診してください。
霰粒腫
涙の表面はすぐに蒸発しないように微量の油分を含んでおります。 まぶたの中にあるマイボーム腺はこの油分を分泌します。 何らかの原因でマイボーム腺の出口がつまって、中に油分がたまり、 慢性的な炎症が起きた結果、肉芽腫というかたまりができます。 このかたまりを霰粒腫といいます。
症状はまぶたの腫れ・異物感です。
通常、無痛ですが、感染などが合併すると炎症を伴い、
まぶたの赤み・痛みが生じます。 (化膿性霰粒腫)
治療
通常、抗生剤やステロイドの点眼液・眼軟膏を使用します。
切開することもあります。
対策
マイボーム腺が詰まりやすい環境を避けることが大切です。
- まぶた周辺の清潔保持 (まぶたを手でいじらない、コンタクトのケアをきちんとする、 まぶた、まつげのメイク・アイラインにも注意する)
- 抵抗力をつける
- 疲れ・ストレスをためない
- アルコール・刺激物を避ける
白内障
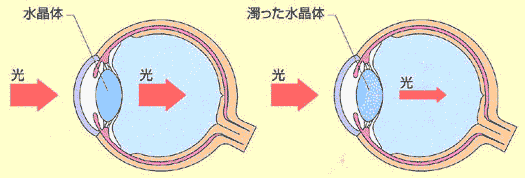
眼の中にある水晶体のタンパクが変性し白く濁ることを白内障といいます。
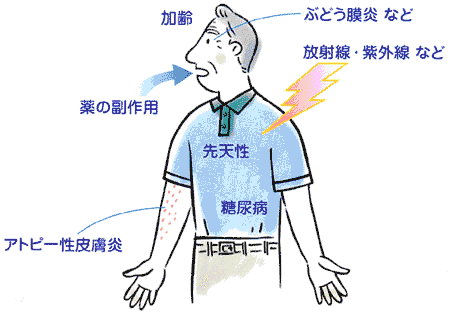
白内障の原因は加齢、糖尿病、アトピーなどの全身疾患、外傷、先天性、放射線、紫外線、 ぶどう膜炎、ステロイドなどがありますが、ほとんどが加齢によるものです。
症状としては、視力低下、目のかすみ、まぶしさ、二重にみえる (特に片目で物をみると) などさまざまな症状があります。



白内障の治療としては、点眼、内服、手術がありますが、
点眼、内服では白内障の進行をある程度遅らせる治療となり、
症状の改善や視力を回復させることは出来ません。
白内障が進行して日常生活が不自由になれば、濁った水晶体を取り除き、
眼内レンズを挿入する白内障手術が一般的に行われております。
このようなときは白内障手術を考えましょう

視力が低下して仕事・日常生活に支障がある。

外ではまぶしくて、見えづらい。

視力が0.7以下になって、 普通自動車運転免許の更新が出来ない。
白内障手術について
白内障手術は濁った水晶体を超音波装置で粉砕、吸引し (超音波水晶体乳化吸引術)
眼内レンズを挿入する手術が一般的に行われております。
麻酔は局所麻酔ですが、術中、ほとんど痛みはありません。
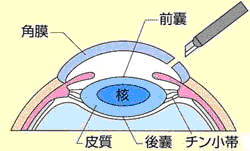
眼球を切開し、水晶体の前嚢を切開する
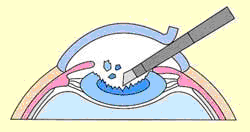
濁った水晶体を超音波装置で粉砕・吸引する
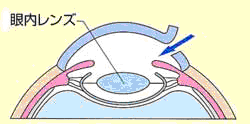
インジェクターを使用し眼内レンズを挿入する
緑内障
緑内障とは?
緑内障とは目の神経 (視神経) に障害が起こり、視野 (見える範囲) が狭くなったり、 部分的に見えなくなったりする病気です。
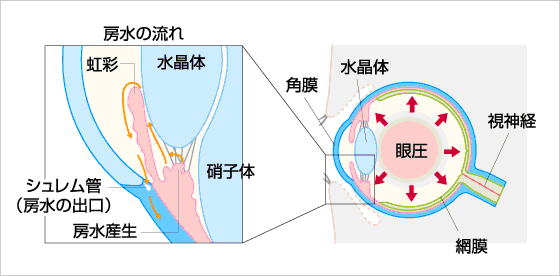
目の中には房水という透明な液体が角膜・水晶体などに栄養を与え、
絶えず循環しております。
この房水の循環が何らかの理由により流れが悪くなると目の中の圧力 (眼圧) が上昇し、
視神経を圧迫してダメージを与えてしまいます。
ダメージを受けた視神経は結果として視野・視力障害を引き起こします。
また眼圧が正常 (21mmHg以下) でも視神経が相対的に弱い場合、 視神経がダメージを受け、正常眼圧緑内障 (日本人はむしろこのタイプが多い) となる事がありますので注意が必要です。
疫学
日本人の40歳以上の20人に1人が緑内障と言われており、 わが国における失明原因の第一位にあがっております。
症状
多くの緑内障は自覚症状 (視野障害) に乏しく、 何年もかけてゆっくりと視野が欠けていくため、 症状が自覚されたときには緑内障がかなり進行してしまっているケースも見受けられます。 そのため、眼科医による緑内障の早期発見・治療が重要となります。
分類
- 正常眼圧緑内障
- 眼圧が正常なのに緑内障がおこるタイプです
- 開放隅角緑内障
- 房水の出口 (隅角) は狭くはないが、目詰まりを起こして流れが悪くなり、 眼圧が上昇するタイプです
- 閉塞隅角緑内障
- 房水の出口 (隅角) が狭くなったり、閉塞したりして眼圧が上昇するタイプです
- 続発緑内障
- 他の病気 (ぶどう膜炎など) やステロイドなどの薬により眼圧が上昇するタイプです
緑内障の検査
- 眼圧検査
- 目の圧力を測定します。
- 眼底検査
- 視神経乳頭など、目の奥の状態を調べます。
- 視野検査
- 視野障害などの自覚症状・眼圧検査・眼底検査等で緑内障が疑われた場合、 視野検査で緑内障の有無・視野障害の程度を調べます。
治療
残念ながら緑内障で欠けてしまった視野は元に戻すことができません。
そのため、緑内障の治療はこれ以上視野障害が進まないように眼圧を下げて、
視神経へのダメージを少なくする治療が一般的です。
薬物治療 点眼液・内服薬で眼圧を下げる治療
点眼液を使っても眼圧が十分に下がらなかったり、視野障害が進行する場合、 レーザー治療・手術治療を行います。
ドライアイ
ドライアイとは
涙の量または成分の変化により、結膜や角膜などの目の表面を十分に保護できなくなり、 様々な症状がおきる病気です。
原因
日本人のドライアイ人口は800~1000万人ともいわれ、 原因としてパソコン作業・細かい作業・読書 (まばたきの減少) 、 エアコンによる乾燥、コンタクトレンズの長期装用、アレルギー性結膜炎、 ストレスの増加、加齢などがあげられます。
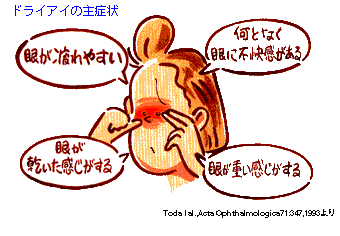
症状
眼が乾燥する・眼が疲れやすい・ゴロゴロする・ショボショボする・ 何となく目に不快感がある・重たい感じがする・眼が痛い・涙が出る・ かすむ・まぶしい・目がかゆい
治療
- 人工涙液の点眼・ヒアルロン酸点眼液・ムチン/水分分泌促進点眼液
- 保護メガネ
- 涙点プラグ
などがあります。
対策
- パソコンなどの作業時にまばたきを意識する、画面は目より下に置く。 こまめに休憩を取る。
- コンタクトレンズは正しい使い方、ケア方法を守り、長時間装用しないようにする。
- 乾燥を防ぐため人口涙液・ヒアルロン酸点眼液などを使う。
- 加湿器などで部屋の湿度を保つ。
- エアコンの風が直接、顔・目に当たらないようにする。
- 蒸しタオルで目を休ませる。
- 使い捨てのホットアイマスクを使用する。
ドライアイと全身疾患
ドライアイは全身疾患と関連していることがあります。
- シェーグレン症候群
- 自己免疫疾患といわれる病気の一つで、全身の分泌腺が冒される病気です。
目では涙を出す涙腺が冒され、涙の量が極端に減少し、 重症のドライアイになることがあります。 また目だけでなく口が乾く (唾液腺の分泌低下) 、関節痛、 など全身の症状を持つことがあり、 眼科以外での検査が必要なことがあります。
飛蚊症
症状
明るい所や青空を見ると、目の前にアメーバーまたは糸くず、 虫のようなものがぼんやりみえて、目をこすっても消えないようなことがあります。 この様な症状を飛蚊症 (ひぶんしょう) と言います。

原因
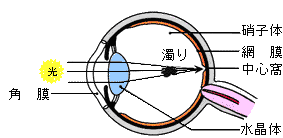
眼球の中の硝子体という透明なゼリー状の物体の一部分に濁りがあると、
明るい光が網膜に届くときに影として写ります。これが飛蚊症です。
この濁りには生理的なものと病的なものがあります。
病的な飛蚊症
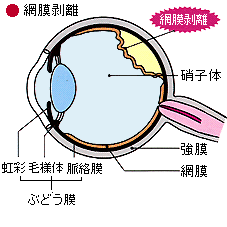
- 網膜剥離
- 網膜に穴が開いたり (網膜裂孔) 、穴の中に水が入り、網膜が剥がれてしまう
(網膜剥離) が起きると網膜の色素が硝子体中に散布され、急に飛蚊症が増加します。
網膜裂孔に対してはレーザー治療、網膜剥離に対しては入院・手術が必要となります。
- 硝子体出血
- 糖尿病や高血圧などが原因で硝子体中に出血が生じると飛蚊症が増加します。
- ぶどう膜炎
- 目の中に細菌やウイルスが進入したり、アレルギー反応により目の炎症がおきると、 硝子体中に炎症細胞が浮遊して飛蚊症が生じます。
飛蚊症の注意点
飛蚊症のほとんどは生理的なもので問題がないことが多いですが、 中には網膜剥離・硝子体出血・ぶどう膜炎など治療が必要なものがありますので、 飛蚊症がある方は早めに眼科で眼底検査を受けることをお勧めします。 また検査で問題がなくても年に最低1回以上は眼底検査を受けることが大切です。
アドバイス
- 飛蚊症に気づいた
- 急に飛蚊症が増えた (飛蚊症の増加)
- 稲妻の様な光が時々見える (光視症)
- 視野が欠けてみえる
- 急に視力が低下した
などの症状があれば、早めに眼科へお越しください。
角膜感染症
角膜感染症とは?
角膜感染症は角膜 (くろめ) に細菌やカビ (真菌) などのばい菌が感染し、 炎症が起こる病気です。
放置をしておくと、角膜潰瘍となり、角膜の内部まで炎症が波及して、 角膜が白く混濁して視力低下が生じ、重症例では失明に至ることがあります。
角膜の表面は比較的丈夫な構造をしており、また涙によって保護されているため、 ばい菌が触れただけでは感染はおこりません。
何らかの原因で、角膜にキズができてしまうと、 そこにばい菌が付着し感染を起こしやすくなります。 キズの原因としては、外傷 (砂が入る、目を枝で突く) ・コンタクトレンズ・ ドライアイなどがあり、角膜に付着するばい菌としては細菌・真菌・ ヘルペスウイルス・アカントアメーバーがあります。
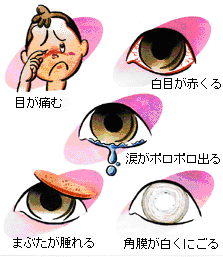
症状
目の痛み、ゴロゴロ感、充血、涙などがあります。
治療
- 細菌性角膜炎
- 細菌によって起こる角膜炎です。
外傷 (砂・ゴミが入る) ・コンタクトレンズによるキズなどが原因となります。
重症例では失明する可能性がありますので、早期発見・早期治療が大切です。
抗生剤の点眼液・眼軟膏・全身投与が行われます。 - 真菌性角膜炎
- 真菌 (カビ) によって起こる角膜炎です。
外傷 (枝などで目を突く) ・コンタクトレンズによるキズなどが原因となります。
細菌性角膜炎と比べると症状が出るまで、時間がかかるのが特徴です。
治療は抗真菌剤の点眼液・眼軟膏・全身投与が行われます。 - ヘルペス角膜炎
- ヘルペスウイルスによる角膜炎です。
乳幼児に感染 (初感染) をおこし、大人になってストレス等により再発し、 角膜炎を起こします。
抗ウイルス薬の眼軟膏・全身投与などが行われます。 - アカントアメーバー角膜炎
- アメーバーの一種であるアカントアメーバーが角膜に感染しておこる疾患です。
非常にまれですが、角膜感染症のなかで最も重症な疾患です。
他の角膜感染症とくらべて非常に痛みを伴い、痛くて目が開けられなくなることもあります。
アカントアメーバーはもともと土壌や淡水に生息しており、 水道水でのソフトコンタクトレンズの使用や アメーバーに汚染されたコンタクトレンズを装用することにより起こります。
アカントアメーバー角膜炎の進行はゆっくりですが、症状が進むと視力低下をきたし、 失明にいたることがあるという非常に重篤かつ難治性の疾患であります。
結膜下出血
結膜下出血とは結膜の血管が切れて出血したもので、白目がべっとりと赤く染まります。
出血は通常、約1~2週間で吸収され、きれいな白目に戻ります。

症状
無症状・違和感・異物感
原因
原因不明のもの・くしゃみ・せき・飲酒・寝不足・月経・水中メガネの締めすぎなど
- 全身疾患
- (高血圧・動脈硬化・糖尿病・ 出血性疾患【貧血・白血病・血小板減少症など】・腎臓疾患など)
- 眼局所の要因
- (眼外傷・眼手術・急性結膜炎)


アドバイス
蒸しタオルで暖めると出血の吸収が促進されます。
繰り返す結膜下出血は全身疾患が隠れているかもしれませんので、
内科で調べてもらいましょう。
全身疾患・眼外傷・急性結膜炎から来たものは原疾患の治療が必要です。
糖尿病網膜症
どんな病気
糖尿病は日本では予備軍を含めると10人に1人といわれております。
糖尿病網膜症は糖尿病の三大合併症 (腎症・神経症) の一つであり、
成人の失明原因の第一位でもあります。
初期の段階ではあまり自覚症状はなく、気づかないうちに糖尿病網膜症が進行してしまい、
ある日突然、硝子体出血・網膜剥離を起こして失明の危機に至ってしまう事もあります。
なにより、糖尿病網膜症の早期発見・早期治療が大切です。
内科で糖尿病の加療をされている方は、
自覚症状がなくても必ず眼科で定期的に検査を受けてください。
なぜ糖尿病網膜症になるの?
血糖が高い状態が続くと、やがて糖が血管に障害を与えるようになります。
目の血管は細いので特に影響を受けやすく、血管がつまり、酸素不足になったり、
血管がボロボロになって、血管の壁から、血液中の成分が漏れ出たり、
出血を起こしたりします。
さらに進行すると、広い範囲で酸素不足となり、
異常な血管 (新生血管) が発生することがあります。
この新生血管はもろく出血しやすいため、硝子体出血の原因となります。
どうしたらいいのでしょうか?
基本的な治療は、内科での血糖コントロールです。 しかし糖尿病網膜症がある程度進行してしまうと、 血糖のコントロールだけでは糖尿病網膜症の進行を防ぐことはできませんので 眼科での治療が必要です。
- ①レーザー光凝固術
- 虚血網膜 (酸素不足になっている網膜) に対し、直接レーザー光凝固を行います。 これにより、網膜の酸素需要が減り、新生血管の発生を予防します。
- ②硝子体手術
- 硝子体出血や網膜はく離、糖尿病黄斑症などに対し行われます。


